A asma
é uma das doenças respiratórias crônicas mais comuns entre os brasileiros. Segundo dados do Ministério da Saúde cerca de 20% da população é acometido pela doença. Felizmente, existem diversos tratamentos
para asma, e iremos abordá-los neste artigo. Além disso, falaremos sobre o que é a doença e seus principais sintomas. Continue lendo!
O que é a Asma
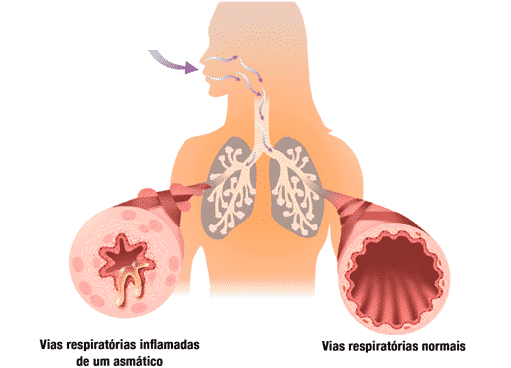
A Asma é uma doença inflamatória das
vias aéreas, principalmente dos brônquios, em que há irritação desse tecido que as compõe. Com isso, há o estímulo para as glândulas produzirem mais secreção (hiperprodução de muco). Essa inflamação também provoca a contração do músculo, localizada na parede dos brônquios. Isso
causa a redução do calibre (tamanho) do brônquio, aumentando sua resistência ao fluxo do ar. Por esse motivo, o paciente passa a sentir falta de ar.
A inflamação pode ocorrer por diversos motivos, e na maioria das vezes é de causa alérgica. Uma doença diferente, mas que muitas vezes é confundida com a asma, é a bronquite, um tipo de inflamação das vias aéreas que pode ser aguda (normalmente causada por um vírus), ou crônica (normalmente causada pelo tabagismo).
Principais sintomas
O principal sintoma da asma é a falta de ar (devido ao estreitamento dos brônquios, pois quando a musculatura se contrai, há redução da entrada de ar). Assim, o paciente precisa fazer muito mais esforço para que o ar possa entrar no pulmão.
Outra queixa bastante frequente é a sensação de aperto no peito (sufocamento) e chiado no peito (sibilo), barulho que costumam chamar de miado do gato. Barulho bem fino como se fossem gatos miando, devido ao estreitamento do brônquio. Dessa forma, quando o ar passa pela resistência aumentada, se transforma em som do chiado.
Outro sintoma bastante comum é a tosse, que pode ser seca ou, mais comumente, produtiva (com muco).
Principais tipos de asma
A asma pode ser classificada de diversas maneiras. Geralmente, dividimos em asma de início tardio (ocorre durante a fase adulta) e de início precoce (ocorre durante a infância e adolescência). Dependendo de quando ocorre a asma, existem certas implicações, relacionadas a gravidade e chances de resposta ao tratamento. Contudo, ao classificar os tipos de asma, o mais importante é classificar o tipo de inflamação do paciente.
- Asma alérgica:
ocorre quando o corpo reconhece algo que, apesar de não estar invadindo o organismo, é reconhecido como estranho. Um exemplo disso é o pelo de gato. Ao notar o pelo, o corpo começa a produzir inflamação. No fim das contas, o problema que ocorre no organismo acaba sendo mais relacionado a essa inflamação do que ao pelo do gato propriamente dito;
- Asma eosinofílica:
acontece quando há a inflamação e ativação dos eosinófilos, um tipo de célula presente em nosso corpo. Esse tipo de inflamação pode estar relacionada a alergia, contato com toxinas, poluentes como o cigarro, e até mesmo a infecções bacterianas e virais;
- Asma neutrofílica:
trata-se da inflamação de outra célula específica, chamada neutrófilo. Esse tipo de asma é mais relacionado ao início tardio (adultos), que quando desenvolvem a doença, costumam ter resposta mais difícil ao tratamento. Este é considerado um dos casos mais graves.
Complicações
A asma pode trazer outras complicações
para seus portadores, como predisposição para infecções respiratórias de repetição, aumento do risco de pneumonias e sequelas pulmonares. Tudo ocorre porque a asma traz um prejuízo à proteção das vias aéreas, facilitando a entrada no organismo de microrganismos com potencial de causar doenças.
Além disso, a asma não tratada
pode gerar um remodelamento dos brônquios, e isso faz com que o paciente perca em definitivo parte da função pulmonar. Inclusive, os pacientes que sofrem com asma possuem maior chance de desenvolver Doença Pulmonar Obstrutiva Crônica (DPOC) ao longo do tempo. Outro agravante é caso o paciente asmático seja tabagista. Nesse caso, haverá a intensificação de dois processos inflamatórios naquele brônquio, aumentando, ao longo do tempo, o risco de DPOC e enfisema. Dessa forma, os tratamentos para asma
e a distância ao tabaco são essenciais.
Algo importante destacar: muitas vezes as pessoas associam toda doença pulmonar ao câncer de pulmão, no entanto a asma não aumenta
esse risco.
Asma tem cura?
A asma é uma doença crônica, então ela precisa de tratamento contínuo. O paciente que tem asma pode ter remissão dos sintomas, ou seja, pode ficar sem sintomas com o tratamento adequado. Mas isso não quer dizer
que ele não tenha mais asma. Uma vez que a pessoa tem asma, existe a chance de recorrer os sintomas ao longo da vida, às vezes em períodos de meses ou anos.
Dependendo da gravidade da asma, alguns pacientes precisarão usar remédio para o resto da vida, enquanto outros pacientes terão os sintomas bem controlados, podendo até ficar sem nenhuma medicação por um longo período de tempo. Contudo, em todos os casos o acompanhamento médico
é essencial para avaliar a gravidade dos sintomas, a condição que o paciente se encontra, e para ter segurança se é realmente possível suspender a medicação.
Por ser uma doença crônica, muitos pacientes se acostumam com um pouco de falta de ar, achando que é normal viver dessa forma, mas não é. A asma
trata-se de uma doença completamente reversível,
que, por meio do tratamento, a função pulmonar pode voltar a ser completamente normal. O objetivo dos tratamentos para asma é sempre atingir o máximo da função respiratória, sendo que o bom médico será o primeiro a querer tirar a medicação, de forma segura, quando não mais necessária.
O que é uma crise asmática?
A crise de asma, ou exacerbação de asma, trata-se de um quadro hiperagudo, em que há uma piora grave e abrupta da condição do paciente. Existe uma inflamação crônica, que em algum momento pode entrar em crise quando ocorre um aumento significativo dessa inflamação. Normalmente há uma causa identificável que piora a inflamação, chamada de gatilho.
Alguns gatilhos
são os alérgenos, como gatos, cachorros, ou ambientes com poeira ou mofo, infecção viral, mudança de temperatura, clima frio e seco.
Como é feito o diagnóstico da Asma
O diagnóstico é essencial para verificar os tratamentos para asma mais recomendados. Pode ser obtido por meio da história clínica do paciente, que precisa ser confirmada através de exames. O paciente com histórico de falta de ar, chiado no peito e principalmente, oscilação dos sintomas ao longo do tempo requer muita atenção. É bastante comum o paciente estar relativamente bem em um período e de repente os sintomas piorarem em caso de contato com agentes que causam alergia. Além disso, o histórico familiar do paciente também precisa ser levado em consideração.
Confira abaixo os exames que são feitos para confirmar o diagnóstico:
- Teste de função pulmonar:
o principal exame utilizado para confirmar a doença é o teste de função pulmonar, ou teste do sopro, em que o paciente precisa soprar um aparelho que irá medir seus volumes e fluxo pulmonares. Pacientes que possuem os brônquios reduzidos, terão uma redução no fluxo de ar, e assim será possível diagnosticá-lo com asma;
- Broncodilatador:
no teste de função pulmonar também é utilizado o broncodilatador para verificar o antes e depois do fluxo respiratório. Uma característica da asma é que ela responde muito bem ao medicamento, que possibilita a abertura do brônquio e melhora no fluxo respiratório;
- Raio X:
o raio X de tórax não é muito importante para o diagnóstico de asma, pois o resultado do exame habitualmente é normal, mesmo quando o paciente tem asma. A principal utilidade do raio X é afastar a suspeita de outras doenças;
- Hemograma:
o hemograma é realizado para verificar células inflamatórias que costumam ter característica importante na doença; também são realizados testes alérgicos, que podem ser cutâneos ou de sangue, para poder identificar ao que o paciente tem alergia.
Principais tratamentos para Asma
Tratamento Medicamentoso
Classificamos os tratamentos para asma, na forma medicamentosa, em dois grandes grupos: os anti-inflamatórios
e os broncodilatadores.
Os anti-inflamatórios
são os pilares
do tratamento da asma, visto que trata-se de uma doença inflamatória do brônquio. Os principais são os corticoides inalados, que são inalados por meio de micro dosagens, portanto causam pouquíssimos efeitos colaterais. O paciente pode usar por anos consecutivos sem preocupações.
Junto aos anti-inflamatórios,
temos os broncodilatadores,
principais medicações usadas para o alívio dos sintomas, dado que o resultado final da reação inflamatória é o fechamento do brônquio. Desse modo, o tratamento é feito com anti-inflamatórios para atacar a doença de base e, enquanto o brônquio estiver fechado, o broncodilatador é utilizado para proporcionar alívio dos sintomas.
Inaladores e Nebulizadores
O grande diferencial
no tratamento da asma é poder utilizar a via inalatória, pois por meio dela é possível oferecer uma quantidade muito pequena de medicação, que age localmente, proporcionando alta eficácia com efeitos colaterais mínimos. Dessa forma medicamentos por via inalatória têm menor efeito colateral, visto que têm pouca ou nenhuma absorção pelo corpo.
Existem diversos dispositivos
inalatórios, como bombinhas, pó seco e nebulizadores.
Na asma, normalmente as inalações são de um líquido medicamentoso ou algum broncodilatador junto com soro.
Existem três tipos principais de nebulizadores. Os inaladores ultrassônicos, à jato e os de membrana vibratória.
- Inaladores ultrassônicos:
fazem uma nebulização de maneira rápida, mas importante lembrar que só servem para fazer nebulização de soro, ele não deve ser utilizado em nebulização de remédios. Isso porque essa troca de líquido para gás é feito por ultrassom, e esse ultrassom pode esquentar as moléculas das medicações, podendo fazer elas perderem sua função.
- Inaladores à jato:
possuem um compressor, em que pode ser adicionado o líquido e ele transforma em uma névoa. Esses inaladores requerem um pouco mais de tempo, mas são os mais recomendados para inalações com medicações.
- Inaladores de membrana vibratória:
são mais modernos e têm a grande vantagem de fazer a nebulização de medicamentos em um tempo muito menor. Podem fazer inalações de 5 a 8 minutos. Eles também são portáteis, alguns com pilha ou carregadores, que podem ser usados com mais facilidade.
Dispositivos Inalatórios – bombinhas de asma
As bombinhas são pressurizadores
dosimetrados, em que há um líquido que quando pressionado vira um spray para ser aspirado para dentro do pulmão. É importante lembrar que a bombinha é somente um meio para dar o remédio, e não um medicamento em si. É possível adicionar diversas substâncias dentro da bombinha que proporcionam diferentes ações.
Também existem dispositivos de pós secos,
de vários formatos. Dentro do dispositivo há um pó, que deve ser aspirado profundamente pelo bucal do aparelho. Dessa forma, a substância é aspirada para o pulmão, aderindo-se aos brônquios durante o trajeto, o que proporciona a penetração da medicação na via, causando o efeito local.
Uma dúvida muito frequente sobre as bombinhas de asma é se elas fazem mal para a saúde. Isso é um mito! Os corticoides inalatórios são extremamente seguros e possuem efeitos colaterais desprezíveis.
Outro mito sobre as bombinhas é de que elas fazem mal para o coração, podendo causar ataque cardíaco. Isso também não é verdade. Alguns broncodilatadores, os mais antigos, agem no pulmão e também no coração, pois aumentam a frequência cardíaca. Então é comum o coração ficar acelerado após utilizar esse tipo de broncodilatador. No entanto, o coração humano é estruturado para acelerar e desacelerar, de acordo com o estímulo que é dado a ele, o que se trata de uma reação normal do organismo, e não algo prejudicial.
Por esse motivo, é raro
casos de pacientes cardíacos que não podem usar determinado broncodilatador. Inclusive, os novos não aumentam de forma relevante a frequência cardíaca e nem causam desconforto.
Mudanças de hábitos
Nem só de tratamento farmacológico se baseiam os tratamentos para asma, a mudança no estilo de vida é essencial para melhoria nos sintomas.
A prática de exercícios físicos e a alimentação saudável possuem papel fundamental, pois aumenta o controle da asma, melhorando a reação inflamatória da doença;
Quem tem asma precisa ter um controle ambiental para que não fique exposto a poeira, mofo, animais de estimação e etc;
O paciente asmático não pode fumar, pois o tabagismo aumenta o risco de complicação ao longo do tempo;
Pacientes com asma devem fazer a prevenção de algumas doenças respiratórias por meio de vacinas. Todo paciente asmático precisa receber a vacina contra influenza uma vez ao ano. Também deve ser vacinado para pneumococo, vacina contra pneumonia.
Os riscos de não se tratar a asma
A principal complicação de uma asma não tratada é ter a inflamação das vias aéreas intensificada. A asma é uma doença reversível, e ao tratá-la é possível que a função respiratória volte ao normal. Em contrapartida, se não é tratada, pode haver um remodelamento das vias aéreas e danos irreversíveis aos brônquios.
Dessa forma, ao invés do brônquio ficar reversível após o tratamento, ele fica mais endurecido e o paciente perde função pulmonar e passa a ficar cada vez mais limitado ao longo do tempo. Além de ficar com falta de ar crônica, com limitação de atividades diárias, ele fica mais suscetível a ter algumas infecções respiratórias de repetição.
É possível prevenir a asma – Quais os meios de prevenção?
Não existe um tratamento
preventivo para a asma, até porque a maior parte dos pacientes desenvolve o problema na infância. No entanto a asma pode acontecer tardiamente, devido a exposições ocupacionais.
A sensibilização a substâncias causadoras de alergia tem muito a ver com a questão hereditária e de algumas exposições ao longo da vida, que não podem
ser controladas.
O mais importante é lembrar que, por mais que não exista uma prevenção, existe o controle. Uma vez identificado o problema, há muitos tratamentos para asma seguros e capazes de realizar um monitoramento adequado da asma de maneira eficaz e segura.
Esperamos que esse artigo tenha sanado suas dúvidas em relação aos principais tratamentos para asma. Ainda tem alguma dúvida sobre o tratamento da asma que não foi esclarecida neste artigo? Então não deixe de
entrar em contato
com a gente para saber mais!